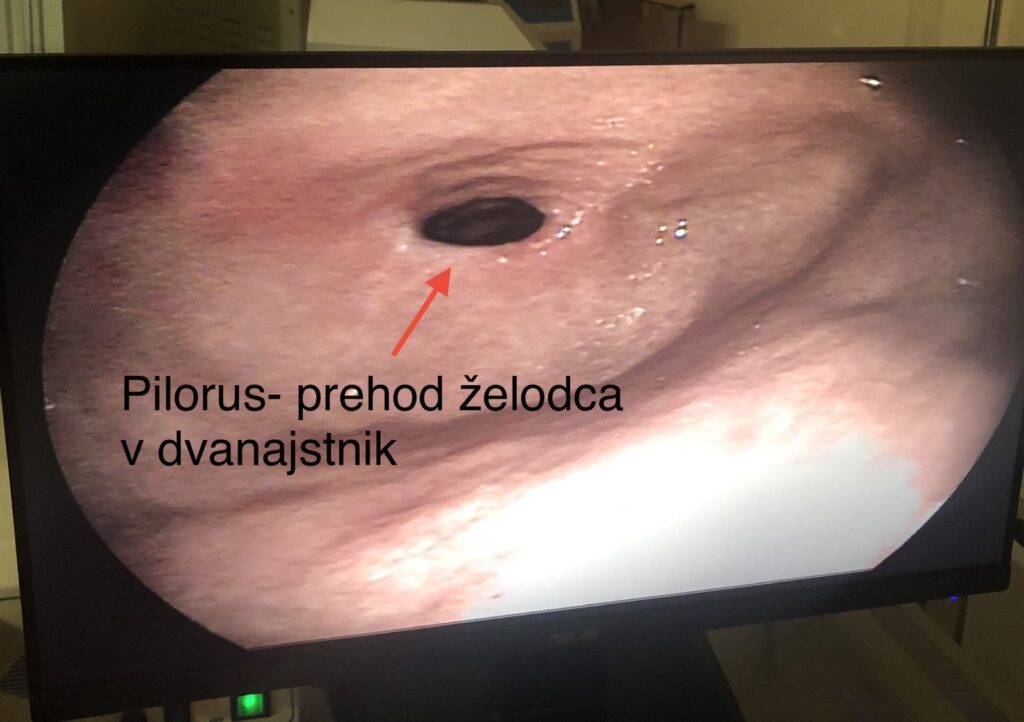
Odkrušeni ali nezdruženi medialni koronoidni podaljšek
Beseda displazija je sestavljena iz dveh starogrških besed (dys-težava in plasis-razvoj), kar pomeni težava v razvoju. Komolčni sklep je kompleksen sklep, sestavljen iz sklepnih ploskev treh kosti: nadlahti, komolčnice in koželjnice (lat. humerus, ulna in radius). V primeru, da se sklepne ploskve teh treh kosti ne prilegajo, pride do neenakomerne razporeditve sil na določenih področjih komolčnega sklepa. Tudi pomanjkljivosti pri normalnem razvoju sklepnega hrustanca (osteohondroze), lahko prispevajo k nenormalni funkciji komolčnega sklepa. Na podlagi navedenih dejstev opis »razvojna bolezen komolcev« bolj ustreza opisanem stanju.
Izraz komolčna displazija vključuje številne nepravilnosti, ki prizadenejo različne dele sklepa. Te nepravilnosti posledično povzročijo artritične spremembe na sklepu.
Najbolj pogosto se pojavljajo:
- odkrušeni (fragmentirani) ali nezdruženi medialni koronoidni podaljšek,
- nezdruženi ankonealni podaljšek,
- osteohondritis disekans (OCD) notranjega (medialnega) dela sklepne ploskve nadlahti.
Koga prizadene?
Komolčna displazija se najbolj pogosto pojavi pri mladičih velikih in gigantskih pasem (bernski planšarski pes, nemški ovčar, zlati prinašalec, labradorec, novofundlanec, rottweiler). Lahko so prizadete tudi manjše pasme. Večina psov z displazijo komolca šepa na eno ali obe sprednji nogi. Pri hoji to opazimo kot spuščanje glave pri obremenitvi zdrave in dvigovanje glave pri obremenitvi prizadete noge, z namenom čim bolj razbremeniti prizadeto nogo. V primeru, da sta prizadeta oba komolca, opazimo »veslajočo hojo«. Šepanje je večinoma bolj izrazito, ko sklep ni ogret, torej pred in po fizični aktivnosti.
Kaj je vzrok komolčne displazije?
Komolčna displazija je primarno dedna, razvoj displazije pa naj bi kodiralo veliko število genov. Zunanja dejavnika, kot sta prekomerna telesna teža in pretirana fizična obremenitev pri razvijajočem se mladiču, lahko sprožita aktivacijo kliničnih (vidnih) težav pri genetsko nagnjenih mladičih. Zato predstavlja ustrezna selekcija izredno pomemben ukrep za zmanjševanje pojavnosti komolčne displazije.
Diagnostika
Temeljit ortopedski pregled, v kombinaciji s kakovostnim rentgenskim posnetkom v različnih projekcijah, predstavljata osnovo za vzpostavitev pravilne diagnoze. CT in MRI sta diagnostični metodi, ki nam podata bolj natančno informacijo o tem, kaj se dogaja v kostnem tkivu pod sklepno ploskvijo koronoidnega podaljška. Z artroskopijo ugotavljamo patološke procese v samem sklepu, postopek pa ima tudi terapevtske indikacije.
Odkrušeni (fragmentirani) ali nezdruženi medialni koronoidni podaljšek
Gre za del kosti, ki ima svoj osifikacijski center, torej raste samostojno in bi se normalno moral prirasti k matični kosti. Koncentracija nenormalnih sil se kopiči na koronoidnem podaljšku komolčnice. Te povzročijo pojav mikroskopske stresne razpoke v podaljšku in pojav bolečine ter šepanja. Pri večini prizadetih psov prihaja do odkrušenja dela koronoidnega podaljška, kar imenujemo fragmentirani koronoidni podaljšek.
Razvojne nepravilnosti, zaradi katerih pride do odkrušenja koronoidnega podaljška, so:
- inkongruenca (neskladnost, neujemanje) komolčnega sklepa zaradi relativno prekratke koželjnice: Lahko je prehodna ali trajna. Razlike pri hitrosti rasti dveh kosti, ki tvorita podlaht (koželjnice in komolčnice) lahko povzročijo preobremenitev koronoidnega podaljška. Terapija za odkrušen koronoidni podaljšek je artroskopska/kirurška odstranitev odkrušenega koronoidnega podaljška ali subtotalna koronoidna ostektomija. V primeru, da je inkongruenca prisotna v času, ko postavimo diagnozo, se lahko odločimo za proksimalno ostektomijo komolčnice.
- preobremenitev koronoidnega podaljška zaradi konflikta z radiusom: Fraktura koronoidnega podaljška se pojavi zaradi ponavljajočega se pritiska podaljška ob glavo koželjnice. K temu prispeva veja velike dvoglave mišice nadlahti (biceps brachii), ki je s kito pritrjena pod koronoidni podaljšek in ob krčenju pritiska koronoidni podaljšek ob glavo koželjnice. To težavo skušamo rešiti s sprostitvijo kite bicepsa iz njenega nasadišča na komolčnici.
- inkongruenca sklepne ploskve komolčnice: V določenih primerih je sklepna ploskev komolčnice preveč eliptična (namesto, da bi bila polkrožna), oz. je napačne oblike glede na obliko sklepne ploskve nadlahti. Neujemanje pripelje do prevelike obremenitve določenih delov sklepne ploskve. Posledično se pojavi erozija hrustančne površine. V tem primeru se izvaja proksimalna osteotomija komolčnice (umetna prekinitev kosti komolčnice približno deset centimetrov pod sklepom pod točno določenimi koti z namenom razbremenitve obremenjenih delov sklepne ploskve), drseča osteotomija nadlahti, zamenjava obrabljenih delov komolca z umetno maso oz. z lastnim hrustancem s področja kolenskega sklepa, ki ni obremenjeno ali komolčna proteza.
Kaj lahko dolgoročno pričakujemo?
Vsak pes, ki ima postavljeno diagnozo komolčne displazije, ima določeno stopnjo osteoartritičnih sprememb v sklepu. To je lahko posledica odkrušenega koronoidnega podaljška, ki v komolčnem sklepu deluje kot »kamen v čevlju«, ali inkongruence, ki jo povzročajo nepravilnosti med koželjnico in komolčnico ali med komolčnico in nadlahtjo (sklepne ploskve teh treh kosti se enostavno ne prilegajo ena drugi). Vpliv komolčne displazije na kakovost življenja psa je nepredvidljiv. Včasih psi s hudo spremenjenimi komolci ne kažejo kliničnih znakov (šepanje), ali pa so znaki blagi. Po drugi strani so lahko psi z minimalno spremenjenimi komolci očitno prizadeti. Vseeno v večini primerov lahko govorimo o kronično progresivnem obolenju, kar pomeni, da artritične spremembe v sklepu počasi napredujejo. Šepanje se pri večini pacientov pojavlja sprva občasno in nato konstantno.
Terapija
Kirurška terapija komolčne displazije je namenjena sanaciji trenutnega izvora bolečine in znižanju stopnje napredovanja osteoartritičnih sprememb. Kot smo že povedali, se uporabljajo oz. kombinirajo različne (zgoraj navedene) kirurške tehnike. Nekirurška terapija se priporoča pri že hudo napredovani stopnji artritičnih sprememb, in če je kirurška terapija kontraindicirana.
Vrste t.i. konservativne terapije:
- protibolečinska zdravila (nesteroidna protivnetna in protibolečinska zdravila, naravni dodatki, ki prispevajo k zaviranju vnetja);
- aplikacija avtologne kondicionirane plazme v prizadeti sklep (kri se odvzame in predela na poseben način, da se v plazmi skoncentrirajo trombociti in rastni faktorji, ki pospešujejo obnovo prizadetega tkiva v sklepu);
- terapija z zarodnimi celicami, namnoženimi iz maščobnega tkiva;
- reduciranje telesne teže;
- elektromagnetno obsevanje;
- akupunktura;
- laserska terapija.
Vsi navedeni ukrepi imajo namen znižati stopnjo hitrosti napredovanja osteoartritičnih sprememb.
NIKOLI NE UPORABLJAMO PROTIBOLEČINSKA ZDRAVILA ZA LJUDI, KER TO LAHKO RESNO ŠKODUJE PSU!
Sklep je kompleksen del telesa, v katerem se odvijajo zapleteni mehanični in biološki procesi, zaradi tega je smiselno istočasno uporabiti več različnih terapevtskih posegov. Pomembno je poudariti, da se pojav in napredovanje artritičnih sprememb v komolčnemu sklepu lahko ugotovi z ustreznim preventivnim slikanjem. Izvajamo ga lahko pri 4 mesecih starosti (velike pasme) in 4,5 mesecih pri gigantskih pasmah psov. V primeru, da so izvidi negativni, slikanje ponovimo čez 4-6 tednov. Slikanje se opravlja pod pomirjevalom in ni stresno za psa!
Zakaj je tako pomembna zgodnja diagnostika?
Od 4 do 6 meseca življenja lahko v primeru vidnih sprememb, ki nakazujejo na možen razvoj komolčne displazije, opravimo relativno neinvaziven poseg (v primerjavi z drugimi posegi), ki se imenuje »dinamična distalna ostektomija ulne«. Pri tem posegu odščipnemo delček kosti komolčnice v njenem spodnjem delu. Zaradi tega se komolčnica, ki je povezana s koželjnico z vezjo, lahko prilagodi obliki sklepa in sklep razbremeni. Po šestem mesecu življenja vez med koželjnico in komolčnico ni več tako gibčna zato je možnost ostektomije zapravljena. Po tem obdobju moramo posegati k bolj kompleksnim in agresivnim kirurškim posegom.